Болезнь Крона
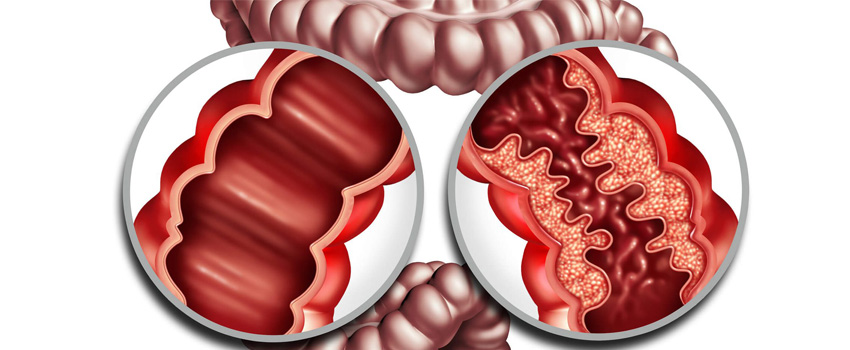
Болезнь Крона - это хроническое воспалительное заболевание кишечника, которое может поражать любую область желудочно-кишечного тракта, либо непрерывно, либо изолированно. Воспаление может охватывать внутреннюю слизистую оболочку на всю толщину стенки кишечника.
Болезнь Крона на самом деле может возникнуть в любом возрасте, однако чаще всего встречается у молодых людей. Около 10% впервые диагностированных случаев ежегодно приходится на детей. Хотя существуют различные методы лечения, которые помогают облегчить симптомы и вызвать ремиссию, в настоящее время лекарств от этого заболевания нет. Существует повышенный риск диагноза болезни Крона для некоторых этнических групп и для тех, у кого есть член семьи с этим заболеванием. Причина болезни Крона так и не была установлена, но имеются значительные научные данные, свидетельствующие о взаимодействии между факторами окружающей среды, кишечными микроорганизмами, иммунной дисрегуляцией и генетической предрасположенностью.
Диагноз болезни Крона может быть поставлен в любой момент жизни, причем чаще всего диагноз ставится у маленьких детей и у людей в возрасте 40-50 лет.
Симптомы и осложнения болезни Крона
Диарея, ректальное кровотечение, боль и потеря веса - частые повторяющиеся симптомы болезни Крона. Воспаление уменьшает абсорбирующую поверхность кишечника, вызывая водянистый стул, что может привести к срочным позывам в туалет и плохому контролю над функцией кишечника. Также может развиться запор, поскольку организм пытается поддерживать нормальную работу кишечника.
Кишечник может сужаться и укорачиваться, в результате чего содержимое не может полностью пройти через пищеварительный тракт. Боль в животе - частый симптом, возникающий в результате мышечных спазмов воспаленного кишечника или повышения давления за суженным участком кишечника. Воспаление может сопровождаться лихорадкой. У детей может произойти задержка роста и зрелости, поэтому особое внимание уделяется лечению болезни и питанию.
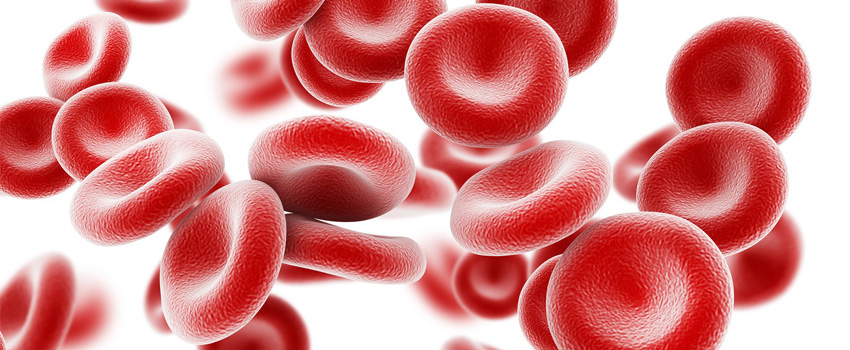
Низкое количество эритроцитов (анемия) может быть результатом кровопотери из-за язв в кишечнике и общего недоедания из-за снижения всасывания питательных веществ и ослабляющих последствий болезни. Эти условия также могут вызывать истощение белков крови.
В прямой кишке и анусе могут образовываться трещины, вызывающие скопление больших гнойных карманов или абсцессов, что приводит к сильной боли и лихорадке. Аномальное туннельное соединение между кишечником и кожей (свищ) может возникать возле отверстия прямой кишки, между петлями кишечника в брюшной полости или между кишечником и брюшной стенкой, особенно после хирургического вмешательства.
Болезнь Крона - системное заболевание, то есть поражает не только кишечник, но и другие части тела. Некоторые из этих внекишечных проявлений включают артрит, проблемы с кожей, заболевания печени, камни в почках и воспаление глаз. У вас может быть повышенный риск колоректального рака, если вы страдаете заболеванием, локализованным в толстой кишке, в течение 10-15 лет или более. В этом случае регулярный скрининг следует начинать в более раннем возрасте и по более бдительному графику, чем рекомендованный для населения в целом.
Примерно у трех четвертей пациентов с болезнью Крона в конечном итоге развиваются осложнения, что приводит к хирургическому вмешательству на кишечнике для многих и вероятности того, что операция может привести к образованию временной или постоянной стомы. Если у вас есть болезнь Крона в прямой кишке или анусе, вам может быть проведена операция по удалению прямой кишки полностью или частично (проктэктомия), и хирургу может потребоваться создать постоянную стому, чтобы отвести продукты пищеварительного тракта. Перед операцией у вас может быть временная стома, чтобы облегчить симптомы. Если необходимо удалить толстую, прямую и анальный канал (проктоколэктомия), вам будет выполнена постоянная илеостомия.
Фрагмент кишечника извлекается из живота, чтобы избавиться от испражнений и газов из вашего тела. Отверстие сделано так, чтобы продукты пищеварения стекали в мешок, а не через задний проход. Стома будет выглядеть красной и влажной, как и внутренняя часть рта. Сразу после операции ваша стома будет опухшей, но через 6-8 недель ее размер уменьшится. Обычно вы не чувствуете боли или давления в стоме. Ваша стома не имеет нервных окончаний и не может ощущать ни тепла, ни холода. Лечащий врач расскажет вам, как ухаживать за стомой, также вам необходимо будет носить калоприемники.

Доступен широкий ассортимент калоприемников, и в них постоянно вносятся изменения и улучшения. Хотя это здорово, иметь большой выбор, количество доступных мешков для стомы может вызвать некоторую путаницу при выборе. Первая и самая важная часть выбора подходящего устройства - это знать, нужен ли вам закрытый пакет или дренажный. Это зависит от типа перенесенной вами операции, типа стомы и, что наиболее важно. После операции на кишечнике большинству людей потребуется дренируемый мешок, который можно оставить в покое в течение 24-48 часов, чтобы помочь восстановлению стомы и заживлению окружающей кожи. В следующие дни, когда вы вернетесь домой из больницы, вам может понадобиться сумка другого типа. В этом вам поможет медсестра, занимающаяся стомой.




